Hipertensión arterial: abordaje y control desde Atención Primaria
- dradiazmagister
- 28 ene
- 13 min de lectura

Artículo revisado y actualizado por: Dra. Cristina Díaz Magister
Última revisión: 28 de enero de 2026
Introducción
La hipertensión arterial, comúnmente conocida como "tensión alta", es una de las enfermedades crónicas más prevalentes en todo el mundo y representa uno de los principales factores de riesgo cardiovascular. Se estima que afecta aproximadamente a 1.400 millones de adultos en todo el mundo, aunque cerca de la mitad de ellos desconocen que la padecen (WHO, 2025). En España, según datos del Ministerio de Sanidad, la prevalencia de hipertensión arterial supera el 42% en población adulta, alcanzando cifras cercanas al 70% en personas mayores de 60 años (Ministerio de Sanidad, 2023).
Lo más preocupante de la hipertensión no son sus síntomas -que generalmente pasan desapercibidos- sino las graves consecuencias que puede generar a largo plazo si no se diagnostica y trata adecuadamente. La hipertensión no controlada aumenta significativamente el riesgo de sufrir infartos de miocardio, ictus cerebrales, insuficiencia cardíaca, enfermedad renal crónica y deterioro cognitivo. Por esta razón, la Organización Mundial de la Salud la considera uno de los principales factores de riesgo de mortalidad prematura en el mundo (WHO, 2025).
Como médico de familia, me encuentro a diario con pacientes que descubren su hipertensión de forma casual durante una revisión rutinaria, o que llevan años sin controlar adecuadamente sus cifras de tensión arterial. Muchos acuden preocupados tras experimentar dolor de cabeza, mareos o palpitaciones, atribuyendo estos síntomas a la tensión alta, cuando en realidad la hipertensión suele ser completamente asintomática en sus etapas iniciales. Otros llegan después de años de tratamiento irregular, sin comprender realmente por qué es importante mantener la tensión controlada o cómo su medicación les protege.

La Atención Primaria desempeña un papel fundamental en el manejo de la hipertensión arterial. Es aquí donde se realiza el diagnóstico inicial, se establece el plan terapéutico, se ajusta la medicación y se realiza el seguimiento a largo plazo. El médico de familia tiene la ventaja de conocer al paciente de forma integral: su contexto familiar, su estilo de vida, sus hábitos alimentarios, su capacidad de adherencia al tratamiento y sus otras condiciones médicas. Esta visión global permite personalizar el tratamiento y aumentar las probabilidades de éxito.
En este artículo abordaré de manera integral todo lo que necesitas saber sobre la hipertensión arterial: qué es exactamente, cómo se diagnostica correctamente, cuáles son las cifras objetivo según tu edad y situación clínica, qué opciones de tratamiento farmacológico y no farmacológico existen, y cómo el seguimiento médico regular puede prevenir complicaciones graves. Mi objetivo es proporcionarte información clara, basada en las guías clínicas más recientes, que te permita comprender mejor tu condición y tomar un papel activo en el cuidado de tu salud cardiovascular.
¿Qué es la hipertensión arterial?
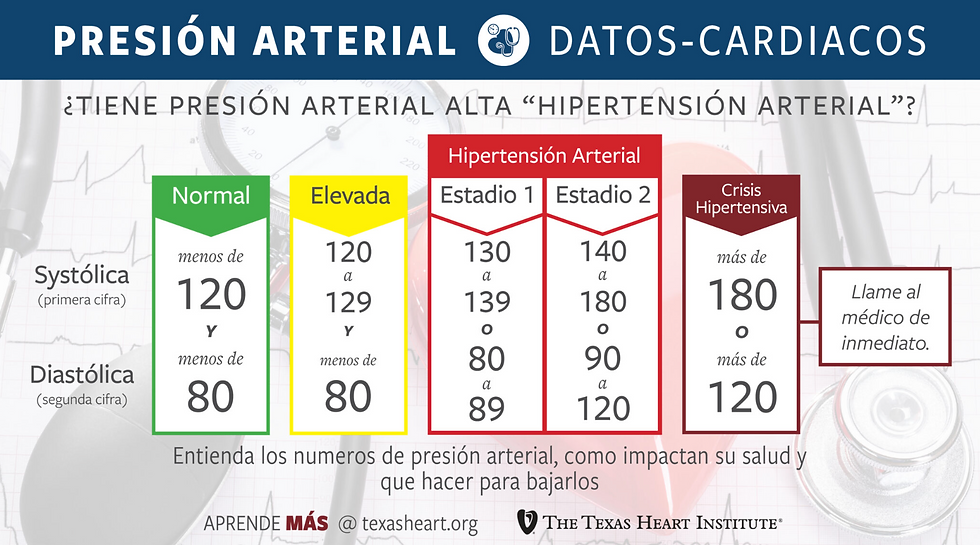
La hipertensión arterial se define como una elevación sostenida de las cifras de presión arterial por encima de los valores considerados normales. Según las guías europeas más recientes, se establece el diagnóstico de hipertensión cuando la presión arterial sistólica (el número más alto) es igual o superior a 140 mmHg, o cuando la presión arterial diastólica (el número más bajo) es igual o superior a 90 mmHg, en mediciones repetidas y realizadas correctamente (Williams et al., 2018).
Para entender mejor estos números, es importante saber qué representan. La presión arterial sistólica refleja la presión que ejerce la sangre contra las paredes arteriales cuando el corazón se contrae y bombea sangre. La presión arterial diastólica representa la presión en las arterias cuando el corazón se relaja entre latidos. Ambas cifras son importantes, aunque tradicionalmente se ha dado más relevancia a la sistólica en personas mayores y a la diastólica en personas más jóvenes.
La hipertensión se clasifica en diferentes grados según la severidad:
Presión arterial óptima: inferior a 120/80 mmHg
Presión arterial normal: 120-129 / 80-84 mmHg
Presión arterial normal-alta: 130-139 / 85-89 mmHg
Hipertensión grado 1 (leve): 140-159 / 90-99 mmHg
Hipertensión grado 2 (moderada): 160-179 / 100-109 mmHg
Hipertensión grado 3 (severa): ≥180 / ≥110 mmHg
Es fundamental comprender que la hipertensión arterial no es una enfermedad que "se cura", sino una condición crónica que requiere control a largo plazo. En aproximadamente el 90-95% de los casos, no se identifica una causa específica y se denomina hipertensión arterial esencial o primaria. En el 5-10% restante existe una causa identificable —como enfermedad renal, trastornos hormonales o ciertos medicamentos— y se conoce como hipertensión arterial secundaria (Carey et al., 2018).
Nota sobre guías clínicas:
Es importante señalar que existen diferencias entre las principales guías internacionales. Las guías europeas (ESC/ESH 2018) utilizan un umbral de ≥140/90 mmHg para el diagnóstico de hipertensión en consulta médica, mientras que las guías americanas (ACC/AHA 2017) definen hipertensión a partir de cifras ≥130/80 mmHg.
Síntomas y por qué se le llama "el asesino silencioso"
Uno de los aspectos más peligrosos de la hipertensión arterial es que, en la gran mayoría de casos, no produce síntomas evidentes. La persona puede tener cifras de tensión arterial muy elevadas durante años sin experimentar ninguna molestia, mientras sus órganos vitales -corazón, cerebro, riñones y arterias- sufren daño progresivo. Por esta razón, la hipertensión ha sido denominada "el asesino silencioso" (AHA, 2023).
Existe la creencia popular de que los dolores de cabeza, los mareos, el enrojecimiento facial o las hemorragias nasales son síntomas de hipertensión. Si bien estos síntomas pueden aparecer en casos de crisis hipertensivas (elevaciones muy bruscas y severas de la tensión), no son indicadores fiables de hipertensión crónica. De hecho, múltiples estudios han demostrado que las personas con hipertensión no experimentan más dolores de cabeza que la población general, excepto en situaciones de emergencia hipertensiva con cifras superiores a 180/120 mmHg (Whelton et al., 2018).
Los únicos síntomas que pueden aparecer en fases avanzadas de la enfermedad son aquellos relacionados con el daño orgánico ya establecido: dolor torácico por angina o infarto, falta de aire por insuficiencia cardíaca, alteraciones visuales por retinopatía hipertensiva, o síntomas neurológicos por ictus. Sin embargo, cuando estos síntomas aparecen, el daño cardiovascular ya es significativo.
Esta ausencia de síntomas explica por qué es tan importante realizar controles periódicos de la tensión arterial, especialmente si tienes factores de riesgo como antecedentes familiares de hipertensión, sobrepeso, sedentarismo, consumo elevado de sal, estrés crónico o edad superior a 40 años.

Diagnóstico correcto: más allá de una medición ocasional
El diagnóstico de hipertensión arterial no debe basarse en una única medición. Las cifras de tensión arterial fluctúan a lo largo del día, influenciadas por múltiples factores: actividad física, estrés, alimentación reciente, consumo de cafeína, temperatura ambiente, dolor, vejiga llena o simplemente la ansiedad de estar en la consulta médica (fenómeno conocido como "hipertensión de bata blanca").
Para establecer un diagnóstico correcto de hipertensión, las guías clínicas recomiendan (Williams et al., 2018):
Mediciones en consulta médica: se deben realizar al menos dos mediciones en cada visita, separadas por 1-2 minutos, en al menos dos o tres visitas diferentes a lo largo de semanas o meses, a menos que las cifras sean muy elevadas o existan síntomas de daño orgánico.
Automedición domiciliaria de la presión arterial (AMPA): consiste en que el propio paciente realice mediciones en su domicilio con un tensiómetro validado. Se recomienda realizar dos mediciones por la mañana y dos por la noche durante 7 días consecutivos, descartando las mediciones del primer día. Esta técnica proporciona una información muy valiosa sobre el control real de la tensión arterial en condiciones habituales.
Monitorización ambulatoria de la presión arterial (MAPA): es el método más preciso para el diagnóstico de hipertensión. Consiste en llevar un dispositivo que registra automáticamente la tensión arterial cada 20-30 minutos durante 24 horas, incluyendo el periodo de sueño. Este sistema permite identificar patrones anormales como la hipertensión de bata blanca, la hipertensión enmascarada (normal en consulta pero elevada en domicilio) o la ausencia de descenso nocturno de la tensión arterial, que implica mayor riesgo cardiovascular.
La técnica de medición también es crucial para obtener valores fiables. El paciente debe estar sentado, con la espalda apoyada, las piernas sin cruzar, el brazo apoyado a la altura del corazón, después de 5 minutos de reposo, sin haber fumado ni tomado cafeína en los 30 minutos previos. El manguito debe ser del tamaño adecuado y colocarse directamente sobre la piel del brazo, no sobre la ropa.

Tratamiento: enfoque integral más allá de la medicación
El tratamiento de la hipertensión arterial requiere un enfoque integral que combina modificaciones del estilo de vida con tratamiento farmacológico cuando está indicado. El objetivo no es simplemente bajar números, sino reducir el riesgo cardiovascular global y prevenir complicaciones.
Modificaciones del estilo de vida (primera línea de tratamiento)
Antes de iniciar o junto con el tratamiento farmacológico, las modificaciones del estilo de vida son fundamentales y, en algunos casos, pueden ser suficientes para controlar la hipertensión leve:
Reducción del consumo de sal: la ingesta elevada de sodio es uno de los principales factores dietéticos relacionados con la hipertensión. Se recomienda limitar el consumo a menos de 5 gramos de sal al día (aproximadamente una cucharadita). Esto implica reducir alimentos procesados, embutidos, quesos curados, conservas, snacks salados y evitar añadir sal en la mesa (Graudal et al., 2020).
Dieta DASH (Dietary Approaches to Stop Hypertension): este patrón dietético, rico en frutas, verduras, cereales integrales, legumbres, frutos secos, pescado y lácteos bajos en grasa, ha demostrado reducir la presión arterial de forma significativa. Se asemeja a la dieta mediterránea y enfatiza el consumo de potasio, magnesio y calcio (Saneei et al., 2014).

Control del peso corporal: la pérdida de peso, incluso moderada, produce una reducción significativa de la presión arterial. Se estima que por cada kilogramo de peso perdido, la presión arterial sistólica disminuye aproximadamente 1 mmHg (Whelton et al., 2018).
Actividad física regular: el ejercicio aeróbico regular (caminar rápido, nadar, ciclismo) durante al menos 150 minutos semanales contribuye significativamente al control de la tensión arterial. El ejercicio de resistencia moderado también es beneficioso (Pescatello et al., 2019).
Moderación del consumo de alcohol: el consumo excesivo de alcohol eleva la presión arterial. Se recomienda limitar la ingesta a no más de 2 unidades al día en hombres y 1 unidad al día en mujeres.
Abandono del tabaco: aunque el tabaquismo no causa hipertensión crónica directamente, cada cigarrillo produce una elevación transitoria de la presión arterial y potencia enormemente el riesgo cardiovascular en personas hipertensas.
Gestión del estrés: el estrés crónico puede contribuir a la hipertensión. Técnicas de relajación, mindfulness, yoga o simplemente dedicar tiempo a actividades placenteras pueden ser beneficiosas.
Tratamiento farmacológico: cuándo y cómo
La decisión de iniciar tratamiento farmacológico antihipertensivo se basa no solo en las cifras de tensión arterial, sino en el riesgo cardiovascular global del paciente, la presencia de daño orgánico (como hipertrofia ventricular, retinopatía o enfermedad renal) y otras condiciones médicas coexistentes (Williams et al., 2018).
Generalmente, se recomienda iniciar tratamiento farmacológico en:
Hipertensión grado 2 o 3 (≥160/100 mmHg) en cualquier paciente
Hipertensión grado 1 (140-159/90-99 mmHg) si existe alto riesgo cardiovascular, daño orgánico, diabetes, enfermedad renal o cardiovascular establecida
Personas mayores de 80 años con presión arterial sistólica ≥160 mmHg
Existen cinco clases principales de fármacos antihipertensivos, todos ellos efectivos y seguros:
Inhibidores de la enzima convertidora de angiotensina (IECA): como enalapril, ramipril o perindopril. Son especialmente útiles en pacientes con diabetes, enfermedad renal o insuficiencia cardíaca.
Antagonistas de los receptores de angiotensina II (ARA-II): como losartán, valsartán o telmisartán. Ofrecen beneficios similares a los IECA con mejor tolerancia (menos tos).
Calcioantagonistas: como amlodipino, nifedipino o lercanidipino. Son especialmente efectivos en personas mayores y de raza negra.
Diuréticos tiazídicos: como hidroclorotiazida o clortalidona. Son económicos, efectivos y especialmente útiles en personas mayores.
Betabloqueantes: como atenolol, bisoprolol o nebivolol. Son de elección en pacientes con cardiopatía isquémica, insuficiencia cardíaca o arritmias.

La mayoría de pacientes hipertensos requieren la combinación de dos o más fármacos para alcanzar el control adecuado. Las combinaciones más utilizadas y recomendadas son IECA o ARA-II + calcioantagonista o diurético. Actualmente existen múltiples comprimidos que combinan dos o tres fármacos, facilitando la adherencia al tratamiento (Williams et al., 2018).
Es fundamental comprender que el tratamiento antihipertensivo es generalmente de por vida. Suspender la medicación por sentirse bien o porque "la tensión está normal" suele conducir a un nuevo aumento de las cifras tensionales y pérdida del control.
La importancia del seguimiento en Atención Primaria
El control de la hipertensión arterial no termina con el diagnóstico y la prescripción de tratamiento. Requiere un seguimiento médico regular que permita:
Monitorizar el control tensional: evaluar si las cifras de tensión arterial están dentro de los objetivos (generalmente <140/90 mmHg, <130/80 mmHg en personas con diabetes o enfermedad renal, <140/90 mmHg en mayores de 65 años).
Ajustar la medicación: modificar dosis o cambiar fármacos si el control no es adecuado o aparecen efectos secundarios.
Evaluar la adherencia al tratamiento: identificar barreras para el cumplimiento terapéutico (olvidos, efectos secundarios, problemas económicos, falta de comprensión de la enfermedad) y buscar soluciones.
Detectar daño orgánico: realizar controles analíticos periódicos (función renal, electrolitos, glucemia, perfil lipídico), electrocardiogramas y otras pruebas cuando estén indicadas.
Optimizar otros factores de riesgo cardiovascular: Controlar el colesterol, la diabetes, promover el abandono del tabaquismo y fomentar hábitos saludables.
Educar al paciente: explicar la importancia del control tensional, resolver dudas sobre la medicación, enseñar a realizar automediciones domiciliarias correctas y proporcionar información sobre modificaciones del estilo de vida.
La frecuencia de las visitas de seguimiento depende del grado de control, la complejidad del tratamiento y la presencia de otras enfermedades. Generalmente, se recomienda control cada 3-6 meses en pacientes bien controlados y más frecuente durante el ajuste inicial del tratamiento o en hipertensión no controlada.

Complicaciones de la hipertensión no controlada
Cuando la hipertensión arterial no se diagnostica o no se controla adecuadamente durante años, puede producir daño progresivo en múltiples órganos vitales. Las principales complicaciones incluyen:
Enfermedad cardiovascular: la hipertensión es el principal factor de riesgo para cardiopatía isquémica (angina e infarto de miocardio), insuficiencia cardíaca e hipertrofia ventricular izquierda.
Ictus cerebral: tanto isquémico como hemorrágico. La hipertensión multiplica por 4-5 el riesgo de sufrir un accidente cerebrovascular.
Enfermedad renal crónica: la hipertensión es la segunda causa más frecuente de insuficiencia renal crónica, después de la diabetes.
Retinopatía hipertensiva: daño en los vasos sanguíneos de la retina que puede conducir a pérdida visual.
Demencia vascular: la hipertensión en la mediana edad se asocia con mayor riesgo de deterioro cognitivo y demencia años después.
Enfermedad arterial periférica: estrechamiento de las arterias de las piernas que causa dolor al caminar.
La buena noticia es que todas estas complicaciones son prevenibles con un control adecuado de la tensión arterial. Múltiples estudios han demostrado que reducir la presión arterial disminuye significativamente el riesgo de eventos cardiovasculares, ictus y mortalidad (Ettehad et al., 2016).
Conclusión
La hipertensión arterial es una condición médica prevalente y seria, pero completamente manejable con el abordaje adecuado. El control efectivo de la presión arterial requiere un compromiso compartido entre paciente y equipo sanitario, combinando modificaciones sostenibles del estilo de vida, tratamiento farmacológico cuando sea necesario y seguimiento médico regular.
Si has sido diagnosticado recientemente de hipertensión, tienes dudas sobre tu tratamiento actual o simplemente deseas realizar un control preventivo de tu salud cardiovascular, te invito a solicitar una cita médica para valorar tu situación de forma personalizada. Juntos podemos diseñar un plan terapéutico adaptado a tus necesidades, objetivos y circunstancias particulares.
Recuerda que cada pequeño cambio en tu estilo de vida suma en la protección de tu corazón y tu salud global. No esperes a tener síntomas para actuar; la prevención y el control temprano son las mejores herramientas para disfrutar de una vida larga, activa y saludable.
📍 Consulta presencial en Boadilla del Monte: av. Siglo XXI, 13, local 13/14 (28660).
💻 Consulta online: si prefieres la comodidad de tu hogar o flexibilidad horaria para compatabilizar con tus responsabilidades, puedes acceder a una consulta online, con la misma calidad, rigor y confidencialidad.
🏠 Visita a domicilio: atención profesional en la tranquilidad de tu hogar, ideal para personas con movilidad reducida o situaciones especiales.
Descubre el servicio médico a domicilio en Boadilla, Majadahonda y Villaviciosa de Odón, y cómo puede adaptarse a tus necesidades: ver servicios
Conoce la filosofía y enfoque de mi consulta: sobre mí
¿Controlas regularmente tu tensión arterial? ¿Has notado mejoría desde que iniciaste tratamiento o cambios en tu estilo de vida? Me encantaría conocer tu experiencia con la hipertensión arterial. Comparte en los comentarios qué estrategias te han ayudado o qué dudas tienes sobre el control de tu tensión. Tu historia puede ser de gran ayuda para otras personas que estén atravesando una situación similar.
Y recuerda, si necesitas orientación personalizada sobre tu hipertensión arterial, control de medicación o una valoración de tu riesgo cardiovascular, puedes solicitar una cita médica presencial, online o a domicilio.
Preguntas Frecuentes (FAQ)
¿Puedo tener hipertensión si solo tengo alta la sistólica (el número de arriba)?
Sí, absolutamente. Este patrón se denomina hipertensión sistólica aislada y es especialmente frecuente en personas mayores. La presión arterial sistólica elevada (≥140 mmHg), incluso con diastólica normal, aumenta el riesgo cardiovascular y requiere tratamiento. De hecho, en personas mayores de 60 años, la presión sistólica es un predictor de riesgo más importante que la diastólica (Staessen et al., 2000).
¿Puedo dejar la medicación si mi tensión arterial está controlada?
No se recomienda. Cuando la tensión arterial está controlada con medicación, generalmente es precisamente por efecto del tratamiento. Suspender los fármacos suele provocar un nuevo aumento de las cifras tensionales en días o semanas. El tratamiento antihipertensivo debe considerarse generalmente como crónico. Solo en casos muy seleccionados de hipertensión leve con cambios sustanciales del estilo de vida (pérdida importante de peso, mejora de la dieta, ejercicio regular) y bajo supervisión médica estrecha podría plantearse una reducción progresiva de la medicación (Whelton et al., 2018).
¿La hipertensión arterial se puede curar completamente?
En los casos de hipertensión secundaria (causada por otra enfermedad identificable), tratar la causa subyacente puede curar la hipertensión. Sin embargo, en la hipertensión esencial o primaria (90-95% de los casos), no existe curación definitiva. Es una condición crónica que requiere control a largo plazo mediante tratamiento farmacológico y modificaciones del estilo de vida. No obstante, "controlar no es curar" y "no curar no significa no mejorar significativamente la calidad de vida y prevenir complicaciones graves".
¿Con qué frecuencia debo medir mi tensión arterial en casa?
Si tu tensión arterial está bien controlada con tratamiento, no es necesario medirla a diario. Una frecuencia razonable es 1-2 veces por semana, preferentemente por la mañana antes de tomar la medicación. Durante ajustes de tratamiento o si tienes síntomas, puede ser útil medirla con mayor frecuencia siguiendo las indicaciones de tu médico. Recuerda realizar las mediciones correctamente: sentado, tras 5 minutos de reposo, con el brazo apoyado a la altura del corazón (AHA, 2023).
Bibliografía (formato APA)
American Heart Association. (2023). Understanding Blood Pressure Readings. Recuperado de https://www.heart.org/en/health-topics/high-blood-pressure/understanding-blood-pressure-readings
Carey, R. M., Calhoun, D. A., Bakris, G. L., Brook, R. D., Daugherty, S. L., Dennison-Himmelfarb, C. R., … White, W. B. (2018). Resistant hypertension: Detection, evaluation, and management: A scientific statement from the American Heart Association. Hypertension, 72(5), e53–e90. https://doi.org/10.1161/HYP.0000000000000084
Ettehad, D., Emdin, C. A., Kiran, A., Anderson, S. G., Callender, T., Emberson, J., ... & Rahimi, K. (2016). Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis. The Lancet, 387(10022), 957-967. https://doi.org/10.1016/S0140-6736(15)01225-8
Graudal, N. A., Hubeck-Graudal, T., & Jurgens, G. (2020). Effects of low sodium diet versus high sodium diet on blood pressure, renin, aldosterone, catecholamines, cholesterol, and triglyceride. Cochrane Database of Systematic Reviews, 2020, CD004022.pub5. https://doi.org/10.1002/14651858.CD004022.pub5
Ministerio de Sanidad. (2023). Estrategia en Salud Cardiovascular del Sistema Nacional de Salud. Gobierno de España. https://www.sanidad.gob.es/areas/calidadAsistencial/estrategias/saludCardiovascular/docs/Estrategia_de_salud_cardiovascular_SNS.pdf
Pescatello, L. S., Buchner, D. M., Jakicic, J. M., Powell, K. E., Kraus, W. E., Bloodgood, B., ... & Piercy, K. L. (2019). Physical Activity to Prevent and Treat Hypertension: A Systematic Review. Medicine and Science in Sports and Exercise, 51(6), 1314-1323. https://doi.org/10.1249/MSS.0000000000001943
Saneei, P., Salehi-Abargouei, A., Esmaillzadeh, A., & Azadbakht, L. (2014). Influence of Dietary Approaches to Stop Hypertension (DASH) diet on blood pressure: a systematic review and meta-analysis on randomized controlled trials. Nutrition, Metabolism and Cardiovascular Diseases, 24(12), 1253-1261. https://doi.org/10.1016/j.numecd.2014.06.008
Staessen, J. A., Gasowski, J., Wang, J. G., Thijs, L., Den Hond, E., Boissel, J. P., ... & Fagard, R. H. (2000). Risks of untreated and treated isolated systolic hypertension in the elderly: meta-analysis of outcome trials. The Lancet, 355(9207), 865-872. https://doi.org/10.1016/S0140-6736(99)07330-4
Texas Heart Institute. (2023). Blood pressure chart (Spanish) [Infografía].
https://www.texasheart.org/wp-content/uploads/2023/03/Blood-Pressure-Chart-Spanish.jpg
Whelton, P. K., Carey, R. M., Aronow, W. S., Casey, D. E., Collins, K. J., Dennison Himmelfarb, C., ... & Wright, J. T. (2018). 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults. Journal of the American College of Cardiology, 71(19), e127-e248. https://doi.org/10.1016/j.jacc.2017.11.006
Williams, B., Mancia, G., Spiering, W., Agabiti Rosei, E., Azizi, M., Burnier, M., ... & Desormais, I. (2018). 2018 ESC/ESH Guidelines for the management of arterial hypertension. European Heart Journal, 39(33), 3021-3104. https://doi.org/10.1093/eurheartj/ehy339
World Health Organization. (2025). Hypertension [Fact sheet; actualización 25 septiembre 2025]. Recuperado de https://www.who.int/news-room/fact-sheets/detail/hypertension
Dra. Cristina Díaz Magister
Médico de Familia (col. nº 282878099, ICOMEM).
💬 Nota: La información de este artículo tiene carácter general y no sustituye una consulta médica personalizada. Cada caso requiere una valoración individual; si tienes síntomas o dudas sobre tu salud, consulta con un profesional sanitario.



Comentarios